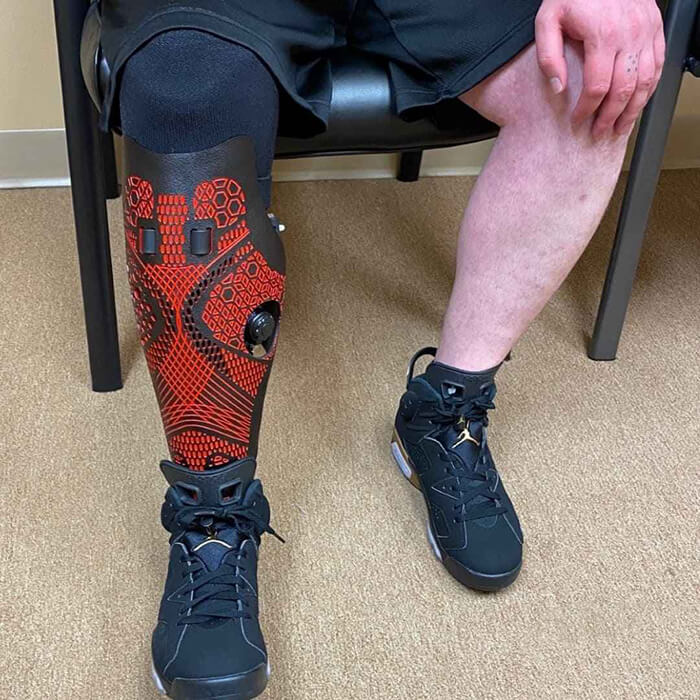
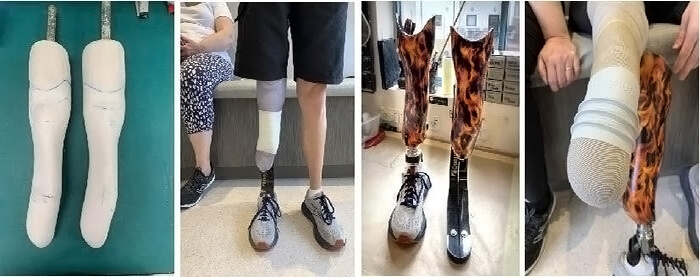
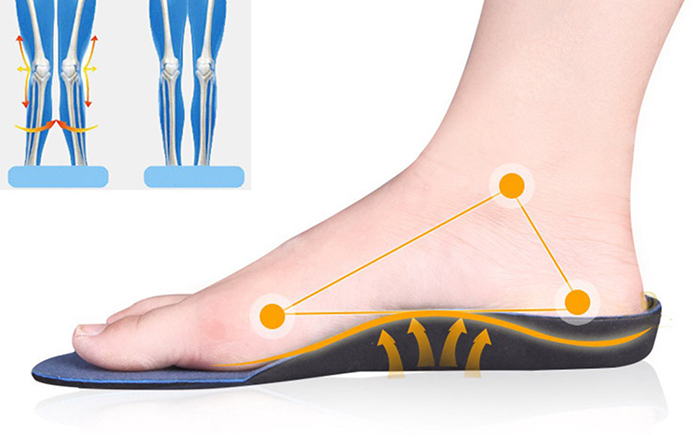
پا یکی از مهمترین اعضا حرکتی و تحمل وزن بدن است، در طول روز فشار و نیروهای زیادی از طریق پا به مفاصل زانو، لگن و ستون فقرات منتقل می شود، در نتیجه وجود هرگونه عارضه در این عضو باعث اختلال در کارکرد دیگر مفاصل بدن می شود. بنابراین توجه به داشتن پای سالم بسیار حائز اهمیت است. کفی طبی اختصاصی که به آن کفی سفارشی یا کفی CNC نیز گفته میشود یکی از ارتزهایی است که برای راحتی و در مواردی بهبود پا که توزیع فشار درستی ندارند استفاده میشود، کفی طبی اختصاصی با هدف اصلاح ساختار کف پا از قبیل: قوس کف پا یا سینه پا و پاشنه طراحی میشود.
دریافت وقت آنلاین از کلینیک پیکره مشهد
کفی های طبی اختصاصی میتوانند به تاندونها، عضلات و استخوانهای پا کمک کنند تا عملکرد بهتری داشته باشند و از وارد آمدن فشار بیش از حد روی یک قسمت از پا جلوگیری کرده و فشار را در قسمت های دیگر پا تقسیم می کند و در نتیجه باعث کاهش درد در کف پا و زانو ها می شود.

انواع کفی طبی
در بعضی از فروشگاه های لوازم طبی یا داروخانه ها نوعی کفی اماده موجود است که براساس یک قالب اماده هستند و خاصیت درمانی ای ندارند و در نقطه مقابل نوعی از کفی های طبی به صورت سفارشی و بر اساس اسکن پای هر فرد طراحی و ساخته میشود.
همانطور که در قسمت بالا توضیح دادیم کفی طبی به ۲ قسمت تقسیم میشود:
کفی طبی آماده
در تمامی داروخانه ها، لوازم طبی و تجهیزات پزشکی و همچنین فروشگاه های کفش فروشی موجود است ولی به سختی میتوان آن را کفی طبی دانست و و به صورت تک سایز برای بسیاری از افراد استفاده می شود و برای تغییر سایز باید با کمک قیچی سایز را تا جای ممکن کاهش دهید.
عملکرد کفی آماده و معمولی باعث ایجاد بستر محافظ و راحتی پا بوده (به مراتب کمتر از کفی اختصاصی) اما نمی تواند به درمان و بهبود مشکلات بیومکانیکی پا در هنگام راه رفتن و ایستادن کمک کند.
کفی طبی اختصاصی (کفی سفارشی)
کفی طبی اختصاصی ابتدا با دستگاه های پیشرفته اسکن از پا انجام می شود سپس با توجه به اسکن پای شما طراحی توسط کارشناس انجام می شود تا برای بهبود مشکلات ساختاری پای شما کفی اختصاصی یا کفی سفارشی ساخته شود.
این نوع کفی ها به صورت اصولی طراحی شده که کارشناس توزیع نقاط فشار را با توجه به اسکن فرد انجام می دهد و این عمل باعث اصلاح و کمتر کردن مشکلات بیومکانیکی کف پا، بهبود نحوه راه رفتن و محافظت از پا می شود.
کاربرد کفی طبی اختصاصی چیست؟
کاربرد فنی کفی طبی اختصاصی فقط به حفاظت از قوس پا و پاشنه نیست بلکه به اصلاح تناسب کف پا و مچ پا نیز پرداخته می شود. حفظ عملکرد کف پا باعث می شود که وزن بدن به صورت یکنواخت و یکسان در کف پا توزیع شود.
جذب ضربه فقط فاکتور اصلی نیست که در هنگام خرید کفی طبی باید دقت کنید بلکه برخی از کفی های طبی از جذب ضربه جلوگیری کنند و این در صورتی که پا عملکرد مناسبی داشته باشد نیاز به جذب ضربه از نواحی بیرونی نیست.
مشکلات بیومکانیکی پا باعث به وجود آمدن کلی از مشکلات از جمله: درد پاشنه، درد لگن و درد قسمت فوقانی ستون فقرات است.
معمولا افرادی که دچار این نوع مشکلات هستند فکر نمی کنند که علت درد در قسمت کمر بخاطر چرخش پا باشد، زیرا افراد اعتقاد دارند انحراف پا یک مشکل شایع است.
در بعضی موارد با توجه به مشکل مورد نظر و تشخیص کارشناس ممکن است نیاز به ساخت کفش ارتوپدی نیز برای بهبود می باشد.


نکته: کلبنبک ارتوپدی فنی پیکره یکی از بهترین و مجهز ترین مراکز اسکن پا در مشهد می باشد که اطلاعات حاصل از اسکن پا به نرم افزار طراحی کفی منتقل شده و کارشناسان با توجه به اطلاعات اسکن و همچنین معاینه و ارزیابی بالینی برای هر فرد کفی اختصاصی منطبق با شرایط پای فرد را طراحی می کنند سپس این اطلاعات به دستگاه CNC فرستاده می شود تا کفی طبی تراش داده شود.
مزایا کفی اختصاصی
- طراحی کاملا اختصاصی برای هر فرد با بروزترین تجهیزات توسط کارشناس
- بهبود درد و درمان یا اصلاح براساس مشکل
- جلوگیری از مشکلات در آینده (کمر درد، آرتروز زانو و …)
معایب کفی اختصاصی
- باید کفش استاندارد با ویژگی هایی همچون عمق استاندارد و قدک محکم استفاده شود (بهتر است با کفی اختصاصی برای خرید کفش اقدام فرمایید.)
- قیمت بیشتر به نسبت کفی اماده


موارد استفاده از کفی اختصاصی
کفی درمان خار پاشنه
وقتی که افراد بیش از حد فشار و وزن خود را به پاشنه پاها وارد میکنند، این میتواند به ترکها و تاشوهای پوستی منجر شود.
استفاده از کفشهایی که ساختار نه چندان مناسبی دارند و فشار زیادی را به پاها و پاشنه وارد میکنند، میتواند خار پاشنه را تشدید کند.
انتخاب کفی طبی و کفشهای مناسب و رعایت اصول پیشگیری میتواند به کاهش خطر ابتلا به این مشکل کمک کند. در صورت بروز خار پاشنه، استفاده از درمانهای مناسب، استراحت و استفاده از کفی خارپاشنه به بهبودی کمک میکند.
استفاده از کفی های طبی جهت هدایت و کنترل بهتر پاها در حین راه رفتن باعث افزایش کارایی میشود و در عین حال محدودیتهایی را به وجود میآورد. این کفشهای ویژه، برای افرادی که با گذر زمان، قوس کف پایشان به تدریج از بین رفته است، تأثیرگذار است. کفی طبی با عملکرد منحصر به فردی که دارد، توانایی کاهش میزان آسیبها و ترکیبهای ناشی از فشارهای موجود در کف پای شما را دارد.
هنگامی که از یک کفی طبی مناسب با وضعیت خود استفاده میکنید، پاهایتان بهتر محافظت میشوند و فشارهایی که بر کف پا وارد میشود قابل کنترل است. به خصوص زمانی که با خار پاشنه دست و پنجه نرم میکنید، استفاده از کفی طبی در کفشهایتان بسیار مؤثر است. وقتی که در حال راه رفتن هستید، استفاده از کفی طبی باعث کاهش درد و ناراحتی میشود و در طول زمان نیز به عنوان یک گزینه درمانی مناسب تلقی میشود.
درمان خارپاشنه با کفی اختصاصی در دو حالت می باشد و با تشخیص دکتر ارتوپد انجام می شود:حالت اول استفاده از کفی اختصاصی بدون نیاز به جراحی که در اکثر موارد بهبود قابل توجهی ایجاد می نماید. در حالت دوم دکتر ارتوپد بعد از تزریق برای جلوگیری از بازگشت درد و تداوم درمان تجویز به تهیه کفی طبی اختصاصی ساخته می شود.
کفی اختصاصی پای صاف
صافی کف پا به معنی نبود قوس مناسبی در یک یا هر دو پای فرد می باشد. در این بیماری به دلیل چسبیدن تاندونهای کف پا، تاندونها کارکرد خود را از دست میدهند و به همین دلیل کف پا قوس لازم را ندارد. به همین منظور صافی کف پا از اول علائم و درد زیادی ندارد و افراد تنها زمانی متوجه بروز این مشکل میشوند که با عوارض صافی کف پا روبهرو میشوند.
درمان کف پای صاف در بزرگسالان در بسیاری از موارد به صورت ۱۰۰% امکانپذیر نیست و در بیشتر موارد پزشکان سعی میکنند با استفاده از حرکات اصلاحی صافی کف پا و استفاده از کفیهای اختصاصی، تا حدی علائم و عوارض این مشکل را تسکین دهند. استفاده از داروهای ضد التهاب نیز یکی دیگر از راههای پزشکی برای جلوگیری با درد این بیماری است. در صورتی که هیچکدام از این روشها به تسکین درد و مشکلات فرد بیمار کمک نکند، عمل جراحی به عنوان یک روش تهاجمی در درمان صافی کف پا پیشنهاد میشود.
عمل جراحی اقدام آخر درمان است زیرا که این عمل بسیار سخت است و دارای ریسک بسیار بالایی است و تنها زمانی پزشکان به آن متوسل میشوند که روشهای اصلاحی بر روی فرد جواب نداده یا درد صافی کف پا برای فرد غیرقابل تحمل شود.
معمولاً صاف بودن کف پا در کودکان بیشتر جنبه ارثی دارد و در صورت ابتلای والدین به این بیماری، احتمال بروز آن در کودک ۵۰% افزایش مییابد. گاهی اوقات در بزرگسالان صافی کف پا میتواند به دلیل افزایش وزن ایجاد شود که در این حالت معمولاً با کاهش وزن، عملکرد تاندونها به حالت طبیعی برمیگردد.
ساخت کفی اختصاصی برای کف پای صاف جهت بهبود چرخش پا و جلوگیری از کمردرد، پا درد و ارتروز زانو می باشد و نتیجه اینکار در اکثر موارد بسیار مثبت بوده و توصیه می شود حتما در کنار کفی اختصاصی حرکات اصلاحی نیز انجام داده شود تا بهترین نتیجه حاصل شود.

کفی سفارشی دیابتی
اولین سؤالی که میخواهیم به آن پردازیم، این است که کفی طبی دیابتی چیست؟ کفی اختصاصی دیابتی، که به آن “کفی پای دیابتی” هم گفته میشود، واقعاً میتواند به بهبود وضعیت دیابت و کاهش درد پای نوروپاتی کمک کند. کفیهای دیابتی به گونهای طراحی شدهاند که وزن را به طور یکنواخت بر روی پاهای بیماران دیابتی توزیع و معمولا جنس نرم تری برای آن استفاده میشود. علاوه بر این، کفی سفارشی پاشنه افراد را ثابت نگه میدارند تا حرکت پا در داخل کفشها به حداقل برسد، در نتیجه این امر باعث کاهش اصطکاک میشود و از تشدید علائم بیماری جلوگیری میکند. اینها، مزایای اساسی کفی طبی دیابتی هستند.
کفیهای دیابتی میتوانند به کاهش فشار در هر نقطهای از پا کمک کنند که ممکن است باعث ایجاد پینه شود. متأسفانه، پینه میتواند به شکستگی پوست، زخمها یا حتی مشکلات جدیتری مانند قطع عضو منجر شود. به همین دلیل، انتخاب یک کفی دیابتی مناسب بسیار مهم است. بله، قیمت کفی اخصاصی کمی بالاتر از کفی اماده است، اما ارزش سرمایه گذاری روی سلامت شما را دارد؛ زیرا راحتی پا را ایجاد میکند.
ساخت کفی اصلاحی
استفاده از کفی طبی اصلاحی میتواند برای افرادی که مشکلات ساختار پا دارند، بسیار مفید باشد. این کفیها به افراد کمک میکنند تا توازن بهتری داشته باشند همچنین باعث پیشگیری از التهابها، ترکها، و دردهای پا میشود. با استفاده از کفی طبی اصلاحی، فشار بر تمام نقاط پای کاهش مییابد و از نامتعادل بودن ساختار پا جلوگیری میشود.

انگشت چکشی
بیماری انگشت چکشی پا یک وضعیت تغییری است که تأثیر مستقیم بر مفصل انگشتان پا دارد. این وضعیت معمولاً در انگشتان چهارم و پنجم پا رخ میدهد. انگشتها به طور نادرستی خم میشوند و به نظر میآیند که به شکل یک چکش منعطف شدهاند. در طراحی و ساخت این نوع کفی اختصاصی کارشناس با توجه به مشکل معمولا جنس نرم تری انتخاب می کند.
عواملی که باعث ایجاد انگشت چکشی می شود چیست؟
Tight Footwear (کفشهای تنگ)
یکی از عوامل اصلی بروز بیماری انگشت چکشی پا استفاده از کفشهای تنگ و بیانعطاف است. این نوع کفشها میتوانند باعث فشار غیر طبیعی بر روی انگشتان پا شوند و به تدریج باعث انحراف انگشتها به سمت پایین میشوند.
Muscle Imbalance (عدم تعادل عضلات)
تعادل نامناسب عضلات پا میتواند به بروز بیماری انگشت چکشی پا منجر شود. وقتی عضلاتی که انگشتان را به سمت بالا کشانند ضعیف و عضلاتی که انگشتان را به سمت پایین میکشانند قوی نیستند، انگشتها به شکل چکش خم میشوند.
Hereditary Factors (عوامل وراثی)
عوامل وراثی نیز ممکن است نقشی در بروز بیماری انگشت چکشی پا ایفا کنند. اگر این مشکل در خانواده شما وجود داشته باشد، احتمالاً شما نیز با آن مواجه خواهید شد.
ساخت کفی کوتاهی
برای افرادی که دچار کوتاهی می باشند توصیه می شود ابتدا به دکتر ارتوپد جهت معاینه مراجعه نمایند و سپس با توجه به تجویز پزشک نسبت به تهیه اسکنوگرام از اندام تحتانی اقدام نمایند تا اندازه کوتاهی بصورت دقیق مشخص شود سپس با توجه مقدار کوتاهی به مرکز ارتوپدی فنی پیکره مراجعه نمایید تا براساس مقدار کوتاهی که اگر زیر ۲ سانتی متر باشد در کفی اختصاصی لحاظ می شود و در کوتاهی های بیشتر از ۲ سانت نیاز به تهیه کفی و کفش ارتوپدی می باشد.
درمان التهاب تاندون آشیل با کفی
تاندون آشیل به تاندونی گفته می شود که عضلات ساق پا را به پشت استخوان پاشنه متصل می کند و التهاب آن باعث می شود که ما احساس سفتی و احساس درد در قسمت پشت مچ پا و پیچیدن درد به سمت پاشنه پا را متوجه شویم. معمولا این ناحیه در هنگام لمس کردن داغ است و در موارد شدید دامنه حرکت مچ پا محدود می شود. معمولا برای بهبود در این مشکل پاشنه در کفی اختصاصی بلند تر طراحی و ساخته می شود تا بهبود بسزایی برای فرد ایجاد نماید.


هالوس والگوس یا بونیون
بزرگ شدن استخوان، تورم بافت اطراف مفصل و قسمت قاعده انگشتان شصت پا را بونیون می گویند که باعث ایجاد بزرگی انگشت پا و همچنین باعث انحراف انگشت پا به سمت انگشت دوم می شود. درمان های متنوعی برای این مشکل وجود دارد (متداول ترین نوع ارتز هالوس والگوس می باشد) و در بعضی موارد دکتر تشخیص می دهد برای بهبود باید فشار روی شست پا کاهش یابد که در این موارد کفی اختصاصی برای فرد طراحی و ساختع می شود.
کندرومالاسی یا زانو دوندگان
کندرومالاسی به عنوان یک التهاب بافت پلانتار تشخیص داده میشود. این التهاب از قسمت قاعده پاشنه تا انگشتان پا انتشار مییابد. وقتی پلانتار بیش از حد کشیده میشود، عضلات و بافتهای همبند اطراف خسته میشوند و این موجب درد و تشکیل زائدههای استخوانی در پاشنه میشود. علائم این اختلال معمولاً در زانوها و منطقه کشکک دو طرف به شدت احساس میشوند. در برخی موارد شدید، هنگامی که زانو خود را میچرخانید، ممکن است صدای خرد شدن بشنوید.
التهاب پلانتار فاسيا
این اختلال به عنوان التهاب غضروف زیر کشکک تعریف میشود، که منجر به سفت شدن غضروف و فرسایش آن میشود، زیرا کشکک به خوبی حرکت نمیکند. علائم این اختلال به صورت درد در قسمت قاعده پاشنه و در نقطه برخورد با قوس کف پا حس میشود. این درد معمولاً در اوایل صبح و در زمانی که پلانتار کشیده نشده باشد، بدتر خواهد شد. اما در طول روز کمتر میشود، اگرچه هیچوقت به طور کامل از بین نمیرود.
سندروم تونل تارسال
زمانی که عصب تیبیای خلفی از قسمت میانی مچ پا عبور میکند و متأسفانه به دلیل فشار زیاد از طرف خارجی تحریک میشود، میتواند به وقوع سندروم تونل تارسال منجر شود. این وضعیت ممکن است باعث سوزن سوزن شدن، التهاب و درد در داخل مچ پا شود، همچنین ممکن است منجر به بیحسی در ناحیه کف پا شود.
کفی طبی اختصاصی برای کودکان
کفی اختصاصی (کفی CNC) دقیق ترین و مناسب ترین نوع کفی بخصوص برای کودکانه است. برای کودکان محصولاتی هستند که به طور ویژه برای حفظ سلامت پاهای کودکان طراحی شدهاند. این محصولات دارای ویژگیها و مزایای مختلفی هستند که به کودکان کمک میکنند تا از مشکلات پا جلوگیری کنند و یا آنها را درمان کنند.
کفی طبی برای کودکان دارای ویژگیهایی مانند طراحی ارگونومیک، جلوگیری از تعریق بیش از حد و پشتیبانی از قوس پا هستند. این ویژگیها به بهبود سلامت پا کودکان کمک میکنند.
کودکان باید کفی طبی را در شرایط خاصی مانند ورزش، مدتهای طولانی ایستادن یا در مواردی که پاهای آنها نیاز به حمایت دارند، استفاده کنند. استمرار در استفاده مداوم از این محصولات بسیار مهم است.

نمونه تاثیر کفی ساخته شده بر اساس اسکن پا در کلینیک پیکره:
مقایسه اسکن کف پای کودک ۷ ساله با نتیجه بعد از یک سال استفاده از کفی اختصاصی
مقایسه اسکن کف پای کودک ۹ ساله با نتیجه بعد از یک سال استفاده از کفی اختصاصی
رضایت حداکثری در بیش از ۵ هزار بیمار نشان از کیفیت خدمات ما دارد.
قیمت کفی اختصاصی
در حالت کلی هزینه طراحی و ساخت کفی اختصاصی در مراکز سراسر کشور با توجه به اینکه آیا از طراحی اماده استفاده می شود یا برای هر فرد طراحی اختصاصی انجام می شود و از چه موادی و دستگاهی برای ساخت کفی اختصاصی استفاده می شود متفاوت می شود.
ما در کلینیک پیکره سعی کرده ایم با مناسب ترین هزینه بهترین خدمات را ارائه دهیم و کارشناس برای هر فرد به صورت اختصاصی طراحی انجام داده و با بهترین متریال با دستگاه CNC ساخت کفی اختصاصی انجام شود.
ساخت کفی طبی در مشهد
کلینیک ارتوپدی فنی پیکره از تخصص و فناوری بهروز در ساخت کفیهای طبی استفاده میکند. این موارد باعث میشود که کفیهای تولیدی بسیار کارآمد و با کیفیت باشند و نیازهای بیماران را به بهترین شکل برآورده سازند.
نتیجه
در ختم این مقاله، به اهمیت کفیهای طبی اختصاصی و نقش آنها در بهبود بهداشت مفاصل و ستون فقرات پرداختیم. کلینیک ارتوپدی فنی پیکره با تخصص و تجهیزات پیشرفته خود، به افراد این امکان را میدهد تا به بهترین شکل از این فناوری بهرهمند شوند.
آدرس کلینیک پیکره
کلینیک ارتوپدی پیکره
URL: https://peykare.com