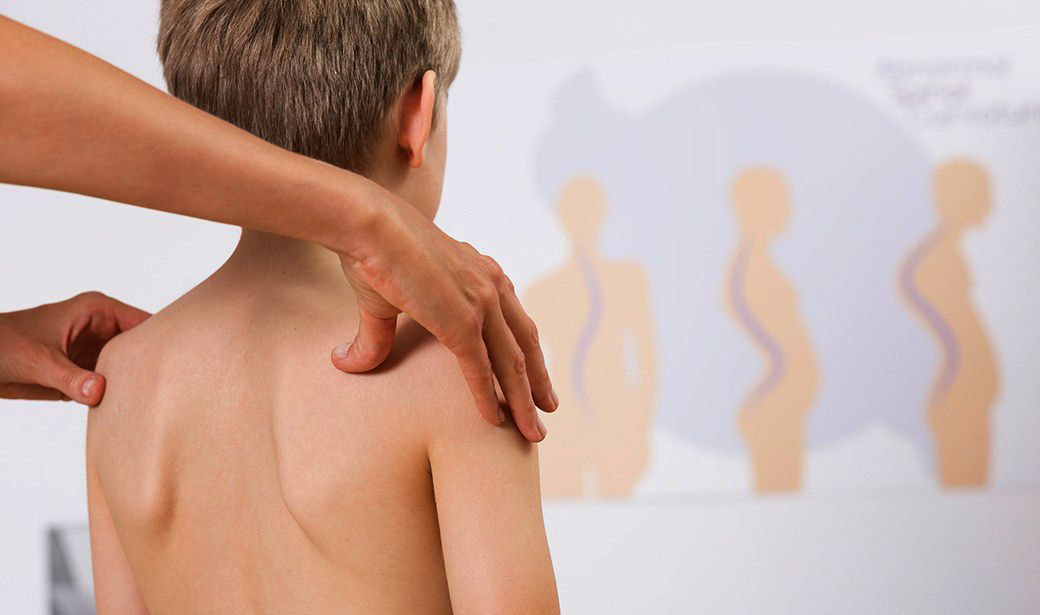
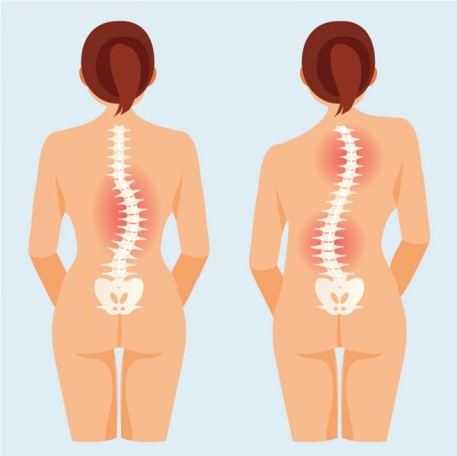
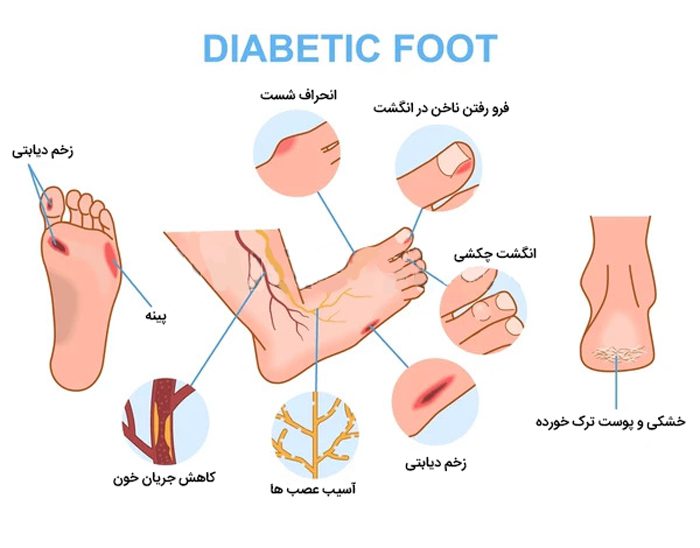
اسکولیوز انحراف غیرطبیعی ستون فقرات است که معمولاً به شکل S یا C دیده میشود که به صورت کامل در مقاله اسکولیوز چیست؟ تمامی توضیحات شامل انواع اسکولیوز، علائم، روش تشخیص و ….. توضیح داده ایم.
بریسهای اسکولیوز در انواع مختلفی وجود دارند که بسته به شرایط فرد و نوع انحنا، میتوان با تشخیص پزشک ارتوپد از یکی از آنها استفاده کرد که در این مقاله به بررسی انواع بریسهای اسکولیوز، مدت زمان استفاده از آنها، مزایای هر نوع و … می پردازیم.
بریس اسکولیوز چیست؟
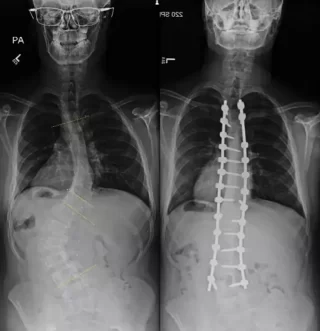
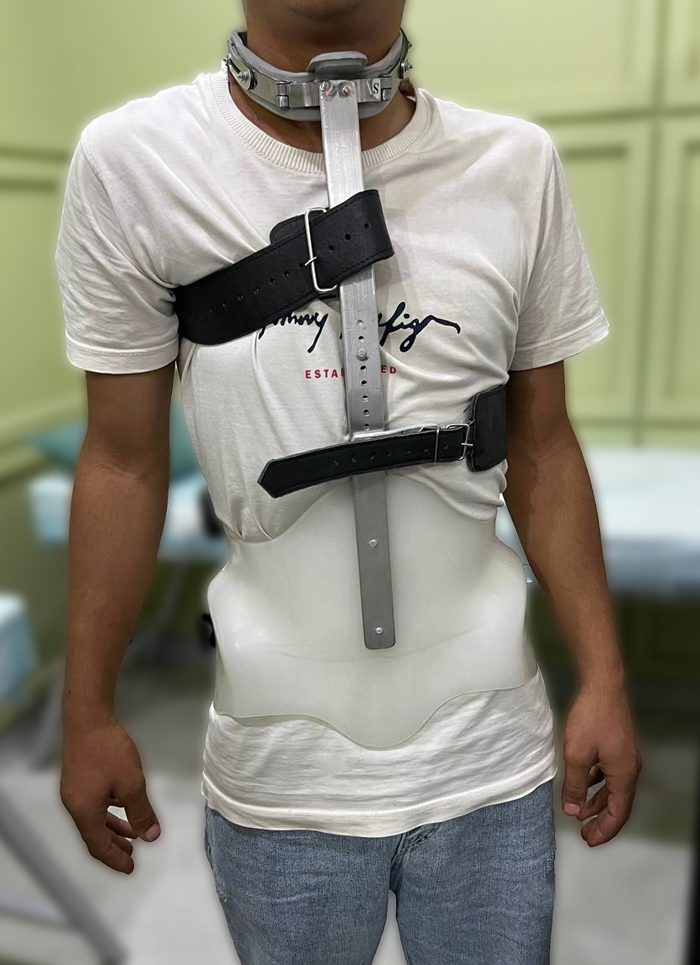
بریس اسکولیوز یک بریس حمایتی قالبگیری شده است که دور بدن قرار گرفته و به صورت کنترل شده به ستون فقرات در بخش هایی که انحنا دارند فشار وارد میکند. این بریس به صورت سفارشی با توجه به بدن و انحنای اسکولیوزی فرد ساخته میشود .
در کودکان یا نوجوانان مبتلا به اسکولیوز که رشد استخوانی آنها هنوز متوقف نشده است، پزشک ممکن است هنگامی که انحنای ستون فقرات به حد مشخصی برسد، بریس را توصیه کند. هدف از بریسگذاری جلوگیری از پیشرفت انحنا یا استفاده جهت تعویق انداختن جراحی یا حتی کاهش نیاز به جراحی در آینده است.
اگرچه معمولاً بریسهای اسکولیوز برای درمان انحنای ستون فقرات در افراد جوان و نوجوان استفاده میشوند، اما بزرگسالان نیز میتوانند از آنها استفاده کنند.
دریافت وقت آنلاین از کلینیک پیکره مشهد
برای رزرو وقت فوری به صورت تلفنی کلیک فرمایید
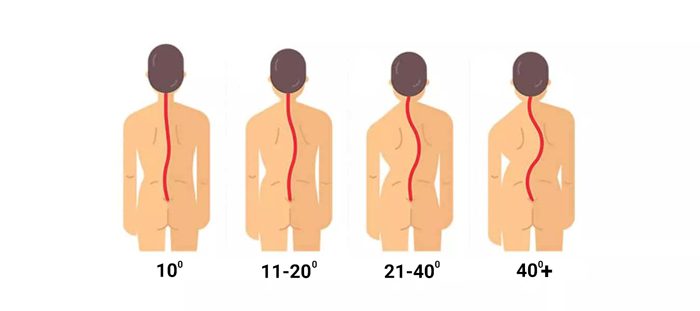
درجات اسکولیوز
انحناهای کمتر از ۱۰ درجه به عنوان اسکولیوز شناخته نمیشوند و به آن عدم تقارن ستون فقرات میگویند اما در انحنای بیش از ۱۰ درجه دسته بندی به صورت زیر انجام می شود:
خفیف: انحنای مهرهها بین ۱۰ تا ۲۰ درجه است.
متوسط: انحنا بین ۲۰ تا ۴۰ درجه است و علائم خفیفی در کودکان و نوجوانان بروز میکند. در این نوع اسکولیوز جراحی توصیه نمیشود و معمولا از بریس استفاده میشود.
شدید: زمانی که انحنا به ۴۰ درجه یا بیشتر میرسد، که در این حالت، اسکولیوز ممکن است بر عملکرد قلب و ریهها تاثیر بگذارد. بسته به شدت انحنا و سایر عوامل، ممکن است جراحی توصیه شود. البته برخی از بیماران با استفاده از بریس و تمرینات مخصوص نیز مدیریت میشوند.

چه بیمارانی نیاز به بریس دارند؟
بریسها بیشتر برای بیمارانی که میزان انحنای ستون فقراتشان بین ۲۵ تا ۴۰ درجه است، تجویز میشوند. استفاده از بریس برای این افراد میتواند باعث کنترل و کاهش پیشرفت انحنا شده و در برخی موارد از نیاز به جراحی جلوگیری کند.
در صورتی که انحنا کمتر از این مقدار باشد، پزشک ممکن است به جای بریس روشهایی مانند تمرینات فیزیکی، ورزش و فیزیوتراپی را برای تقویت عضلات ستون فقرات و کنترل انحنا توصیه کند و بیمار را با معاینات منظم در مسیر درمان همراهی کند.
آیا اسکولیوز با بریس درمان میشود؟
بریس و درمانهای مکمل میتواند به تثبیت وضعیت فعلی بیمار کمک کند و تا زمان اتمام رشد استخوان برای جلوگیری از پیشرفت انحنا استفاده شوند تا مانع از بدتر شدن اسکولیوز شود.


مزایای استفاده از بریس
استفاده از بریس می تواند مزایای زیادی داشته باشد از جمله:
جلوگیری از پیشرفت انحراف
یکی از مهمترین مزایای بریس جلوگیری از پیشرفت انحراف ستون فقرات است که حتی در برخی موارد ممکن است باعث کاهش میزان انحنا نیز شود.
کاهش درد و ناراحتی
بریس می تواند به کاهش درد و ناراحتی ناشی از اسکولیوز کمک کند.
بهبود ظاهر فیزیکی
یکی از مزایای اصلی بریس، بهبود ظاهر بدن و اصلاح راستای ستون فقرات است که با قرار گرفتن ستون فقرات در وضعیت مناسب، بریس به کاهش ناهنجاریهای بدنی کمک و باعث افزایش اعتماد به نفس بیمار میشود.
جلوگیری از مشکلات قلبی و تنفسی
اسکولیوز شدید ممکن است باعث بروز مشکلات قلبی و تنفسی شود که بریس می تواند در جلوگیری از این مشکلات موثر باشد.
کاهش نیاز به جراحی در آینده
با کنترل و تثبیت انحنا میتواند احتمال نیاز به جراحیهای پیچیده و پرهزینه در آینده را کاهش دهد.
عوارض بریس اسکولیوز
بریسهای اسکولیوز به گونهای طراحی شدهاند که با اعمال فشار به بخشهای خاصی از بدن به اصلاح انحنا کمک کنند، به همین دلیل ممکن است فرد در ابتدای درمان احساس ناراحتی و محدودیت در حرکت داشته باشد.
همچنین در برخی موارد جوشهای پوستی ایجاد میشود که معمولاً بعد از ۳۰ دقیقه از بین میرود. اگر این جوشها از بین نرود، بهتر است با پزشک مشورت کرده و در صورت نیاز به کارشناس ارتز و پروتز مراجعه کنید تا بریس کمی اصلاح شود.
ممکن است در نقاطی که بریس فشار وارد میکند، احساس درد داشته باشید که ماساژ میتواند به کاهش آن کمک کند.


نحوه انتخاب بریس مناسب
انتخاب بریس مناسب به شدت و محل انحنا، سن و نرخ رشد بیمار بستگی دارد و باید توسط یک پزشک متخصص ارتوپد و پس از بررسی وضعیت بیمار انجام شود. همچنین، پس از ساخت بریس، بیمار باید در بازههای زمانی مشخص توسط پزشک ارتوپد برای بازدید دورهای مراجعه کند تا اثربخشی بریس ارزیابی شود.
انواع بریس برای درمان اسکولیوز
درمان اسکولیوز با استفاده از بریسها، یکی از روشهای غیرجراحی متداول است که بهویژه برای کودکان و نوجوانان در حال رشد به کار میرود. بریسهای مختلفی برای اسکولیوز وجود دارد که هر یک ویژگیها، مزایا و معایب خاص خود را دارند. تفاوت اصلی بین بریسها در میزان فشاری است که به ستون فقرات و دندههای بیمار وارد میکنند. برخی از بریسها نیاز به استفاده تماموقت دارند، در حالی که برخی دیگر فقط هنگام خواب (۸ الی ۱۰ ساعت در شب هنگام خواب) مورد استفاده قرار میگیرند.
طبق گفته انجمن جراحان اعصاب آمریکا (AANS)، این بریسها حدود ۸۰ درصد برای افرادی که از آنها استفاده میکنند مؤثر هستند.
بریس TLSO (Thoraco-Lumbo-Sacral Orthosis)
بریس TLSO، یا بریس توراکولومبوساکرال یک بریس سخت و سفارشی است که بخشهایی از قفسه سینه، کمر و لگن را میپوشاند و برای کاهش و جلوگیری از پیشرفت انحرافات اسکولیوز در ناحیههای کمری و توراکولومبار طراحی شده است. این بریس معمولاً باید به طور تماموقت استفاده شود. بریس TLSO به دلیل ساختار کمحجم و طراحی پیشرفته، بهراحتی زیر لباس قرار میگیرد. همچنین این بریس به دلیل فشار اصلاحی مداوم، قدرت زیادی در جلوگیری از پیشرفت انحنا دارد و برای کودکان و نوجوانان در حال رشد کاربرد فراوانی دارد.
بریس بوستون (Boston Brace)
بریس بوستون یکی از پرکاربردترین انواع بریسها برای اسکولیوز است که از پلاستیک سخت ساخته شده و معمولاً برای انحرافات کمری در سطوح متوسط و شدید تجویز میشود که با وارد کردن فشار روی قسمت بیرونی انحنا، اصلاح میکند تا ستون فقرات را در حالت تراز قرار دهد.
استفاده از بریس بوستون تماموقت است و این بریس به صورت سفارشی و با قالبگیری از بدن بیمار ساخته میشود که از ناحیه زیر سینه تا لگن را پوشش میدهد. بریس بوستون میتواند به دلیل قرارگیری زیر لباس، کمتر جلب توجه کند؛ البته برخی بیماران ممکن است در اوایل استفاده از این بریس در حرکات روزمره کمی محدودیت یا ناراحتی داشته باشند.

بریس اسپاین کور (SpineCor Brace)
بریس اسپاین کور یک بریس نرم و انعطافپذیر است که از بندها و تسمههایی تشکیل شده که حرکت طبیعی بدن را محدود نمیکند. (اثربخشی اسپاینکور در مقایسه با بریسهای سخت کمتر است و در انحرافات شدید ممکن است کارایی لازم را نداشته باشد)
این بریس معمولاً برای کودکان و نوجوانانی که در حال رشد هستند و دارای اسکولیوز خفیف تا متوسط میباشند توصیه میشود و به بیمار اجازه میدهد فعالیتهای روزمره خود را راحتتر انجام دهد و به دلیل نرمی و راحتیاش، از سوی بیماران و متخصصان مورد توجه قرار گرفته است. هرچند که در انحرافات شدید کارایی کمتری دارد و نیاز است که در اغلب ساعات روز استفاده شود.
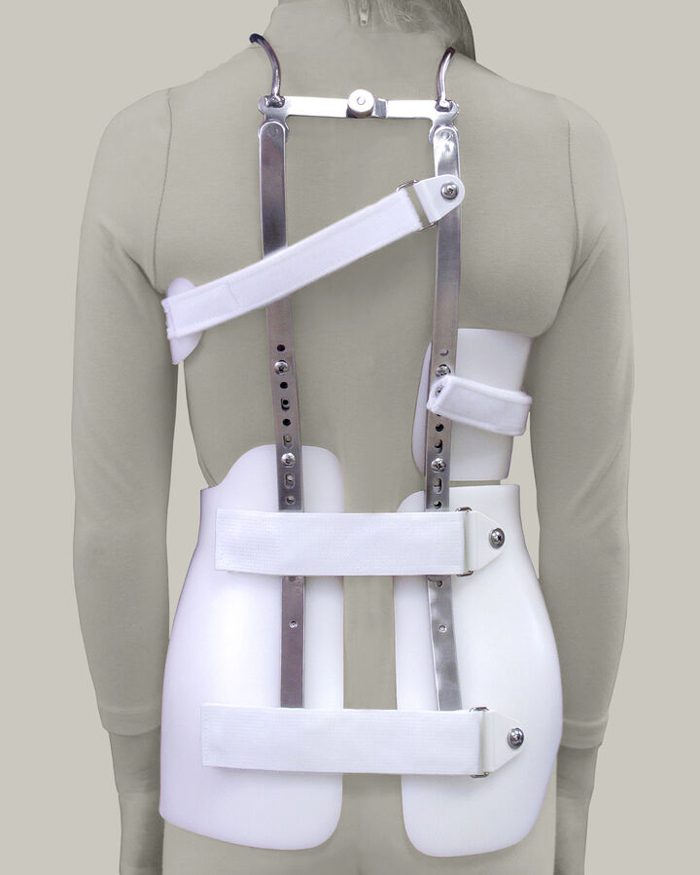
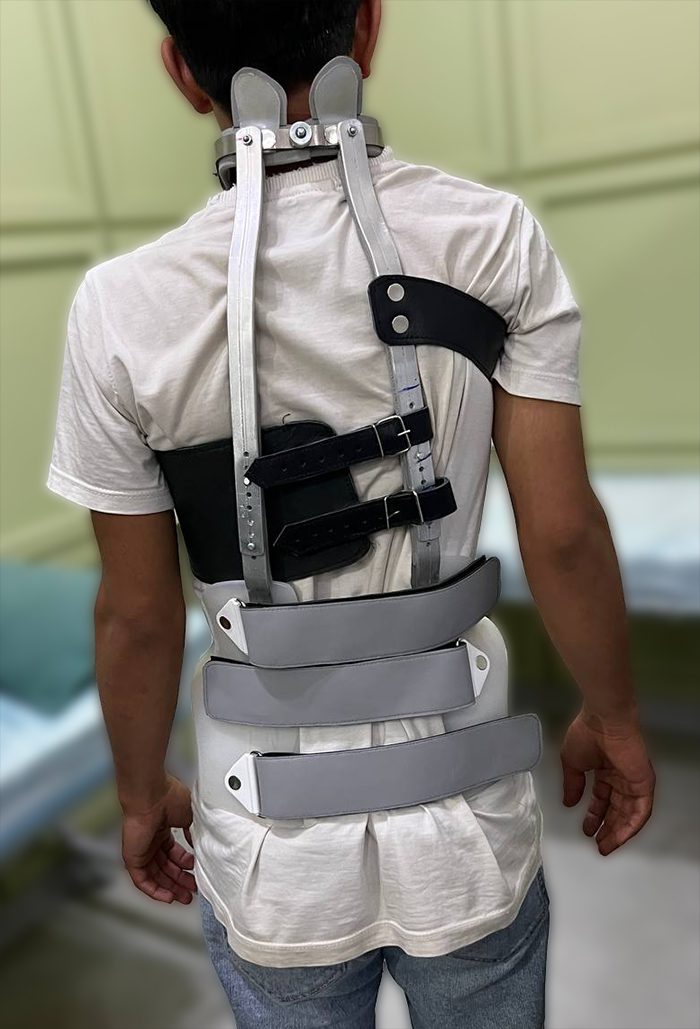
بریس میلواکی (Milwaukee Brace)
بریس میلواکی یکی از بریسهای قدیمی و رایج برای اسکولیوز است که برای انحرافات شدید به خصوص در ناحیه توراسیک یا گردنی کاربرد دارد. (بریس میلواکی ممکن است گاهی برای انحرافات خفیف در صورتی که در نواحی بالای ستون فقرات باشد نیز استفاده شود)
این بریس بلند و دارای ساختاری فلزی است که نواحی لگن، پشت و گردن را پوشش میدهد و با حلقه گردنی به گردن متصل میشود تا ستون فقرات را در وضعیت مناسبی نگه دارد. به دلیل ساختار پیچیده و استفاده از فلز، بریس میلواکی راحتی کمتری نسبت به سایر بریسها دارد و بیمار را در حرکات روزمره محدود میکند؛ همچنین ظاهر آن بیشتر به چشم میآید. این بریس بیشتر در دورههای بعد از جراحی یا برای انحرافات شدید ستون فقرات کاربرد دارد و معمولاً نیاز است تماموقت پوشیده شود.
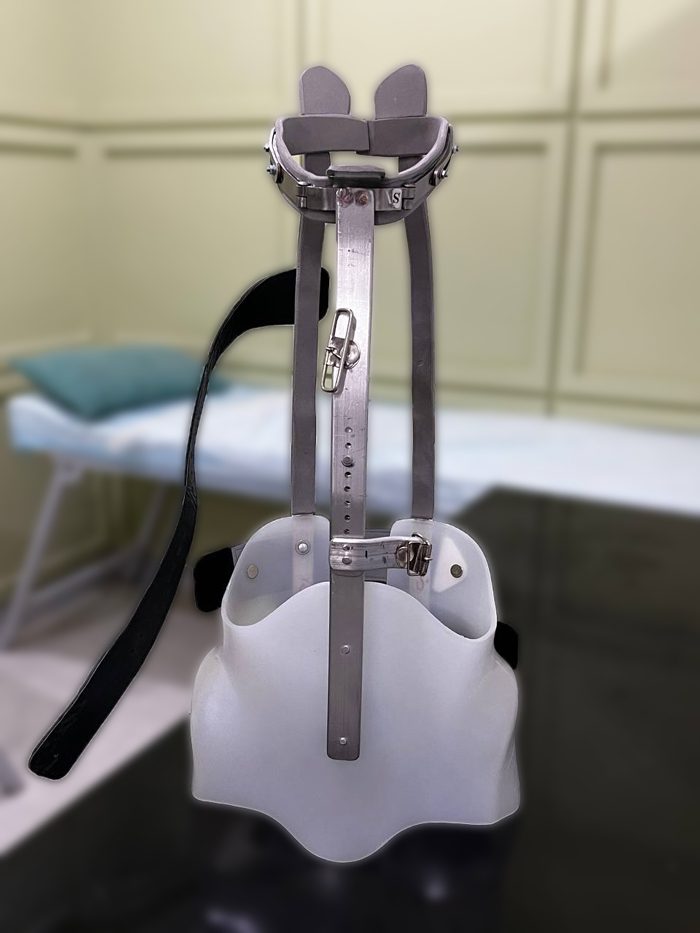

بریس ویلمینگتون (Wilmington Brace)
بریس ویلمینگتون یک TLSO سفارشی و تمامتماسی است که مانند یک ژاکت به بدن بیمار چسبیده و برای اسکولیوزهای متوسط طراحی شده است. قالبگیری این بریس بهصورت خوابیده انجام میشود. بریس ویلمینگتون در طول روز باید پوشیده شود و به دلیل تماس کامل با بدن، کنترل و فشار بالایی به انحنای ستون فقرات وارد میکند. از آنجا که بهطور کامل بدن بیمار را دربرمیگیرد، امکان پوشیدن آن زیر لباس به راحتی وجود دارد.
بریس چارلستون (Charleston Brace)
بریس چارلستون یک بریس شبانه است که طراحی آن به گونهای است که بیمار فقط در زمان خواب آن را استفاده کند. این بریس برای اسکولیوز خفیف تا متوسط مناسب بوده و با اعمال فشار در جهت مخالف انحنا، ستون فقرات را به موقعیت بهتری هدایت میکند. بریس چارلستون برای بیمارانی مناسب است که نمیخواهند بریس در فعالیتهای روزمرهشان تأثیری بگذارد. با این حال، این بریس برای انحرافات شدید کاربرد محدودی دارد و اثر اصلاحی کمتری نسبت به بریسهای تماموقت دارد.


بریس شنو (Cheneau Brace)
بریس شنو یکی از پیشرفتهترین بریسهای اسکولیوز است که فشارهای هدفمندی به نواحی خاصی از ستون فقرات اعمال میکند تا انحنا را اصلاح کند. بریس شنو به دلیل تناسب دقیق با بدن و فشارهای اصلاحی دقیق، بسیار مؤثر است و در سالهای اخیر محبوبیت زیادی کسب کرده است. این بریس نیاز به استفاده تماموقت دارد و به طور ویژه برای کودکان و نوجوانانی که در سن رشد هستند که به کنترل بیشتر انحنا نیاز دارند تجویز میشود اما در صورت نیاز برای بزرگسالان نیز کاربرد دارد.


بریس پروویدنس (Providence Brace)
بریس پروویدنس یک بریس شبانه و راحت است که مخصوص استفاده در هنگام خواب طراحی شده است. این بریس برای اسکولیوز خفیف تا متوسط و برای بیمارانی که نیاز به اصلاح جزئی دارند مناسب است. بریس پروویدنس با اعمال فشار به ستون فقرات در جهت انحنا، به تراز آن کمک میکند و بیمار نیازی به پوشیدن آن در طول روز ندارد. با این حال، این بریس برای انحرافات شدید کاربرد محدودی دارد و معمولاً اثرگذاری آن در صورت استفاده مداوم در خواب بهبود مییابد.
بریس پروویدنس نیز مانند بریس چارلستون نیروی اصلاحی زیادی بر ستون فقرات وارد میکند اما تفاوت اصلی این بریس با دیگر انواع بریس اسکولیوز در این است که به جای خم شدن انحنا در جهت مخالف، یک شانه کمی بالا رفته تا نیروهای جانبی و چرخشی بر روی انحنا اعمال کند.


بریس جنسینگن (Gensingen Brace)
بریس جنسینگن از جمله بریسهایی است که به بیمار کمک میکند تا در جهات مخالف انحنای ستون فقرات حرکت کند و اصلاحاتی را در وضعیت بدن ایجاد نماید. این بریس به دلیل تشویق به حرکتهای اصلاحی و طراحی سهبعدی، کمتر محدودکننده است و معمولاً برای اسکولیوزهای خفیف تا متوسط استفاده میشود. استفاده مداوم از بریس جنسینگن به همراه فیزیوتراپی تخصصی، میتواند به اصلاح بهتر انحنا کمک کند.
بریس اسکولیوز برای کودکان
با اینکه اسکولیوز بیشتر در نوجوانان بروز میکند، اما برای کودکان به ویژه در دختران نیز یک خطر جدی به شمار میآید که طبق تحقیقات تشخیص زودهنگام برای دختران ۱۰ تا ۱۳ سال و پسران ۹ تا ۱۲ سال بسیار مهم است.
برای اطلاعات بیشتر درباره روش های تشخیص اسکولیوز توصیه میکنیم مقاله اسکولیوز چیست را مطالعه نمایید.
بریس اسکولیوز برای بزرگسالان
استفاده از بریس اسکولیوز در بزرگسالان معمولاً توصیه نمیشود زیرا این بریسها بیشتر برای بیمارانی که در حال رشد هستند مؤثرند و در بزرگسالان درمانهای محافظهکارانه مانند فیزیوتراپی و داروهای مسکن ترجیح داده میشوند که اگر این روشها کافی نباشند، پزشک ممکن است جراحی را پیشنهاد کند. با این حال، برخی از بزرگسالان میتوانند از بریسهای حمایتی به شکل نیمه وقت یا تمام وقت برای کاهش درد استفاده کنند.
با این وجود، کارایی بریس در اصلاح اسکولیوز برای بزرگسالان محدود است و بیشتر برای کاهش درد و ارائه پشتیبانی به کار میرود تا اصلاح تغییرات ساختاری.(جراحی تنها در موارد پیشرفته توصیه میشود و نباید بهعنوان گزینه اول در نظر گرفته شود)


دوره کلی استفاده از بریس
مدت زمان استفاده از بریس به عوامل مختلفی بستگی دارد، از جمله:
- سن بیمار
- شدت انحراف ستون فقرات
- نوع بریس
- پاسخ به درمان
در برخی موارد، ممکن است بریس تا پایان دوره رشد استفاده و اگر اسکولیوز در کودکی تشخیص داده شود ممکن است این دوره چندین سال طول بکشد.
مدت زمان استفاده از بریس در طول روز
مدت زمان استفاده از بریس بستگی به شدت انحراف، سن بیمار، نوع بریس و بسیاری موارد دیگر دارد که معمولاً در بریس های تمام وقت بر اساس گزارش آکادمی جراحان ارتوپدی آمریکا (AAOS)، برای کسب بهترین نتایج استفاده روزانه بین ۱۶ تا ۲۳ ساعت همراه با وقفه های کوتاه توصیه می شود. (زمان دقیق توسط دکتر ارتوپد تعیین می شود)
توجه فرمایید در صورتی که بریس به صورت مداوم و درست استفاده نشود، ممکن است نتایج درمانی کاهش یابد.
هزینه بریسهای اسکولیوز
هزینه بریسهای اسکولیوز بر اساس موارد زیر متفاوت باشد:
- نوع بریس
- اندازه
- سبک
- مواد
- سفارشیبودن
- نوع ساخت
فیزیوتراپی و بریسها
فیزیوتراپی میتواند اثربخشی بریس اسکولیوز را تکمیل کند. یک فیزیوتراپیست میتواند موارد زیر را در فرد ارزیابی کند:
- قدرت عضلات
- وضعیت بدنی
- انعطافپذیری
که از این اطلاعات برای طراحی یک برنامه تمرینی با هدف بهبود تقارن عضلات، افزایش آگاهی فرد از وضعیت بدنی خود و تثبیت ستون فقرات در موقعیت خنثیتر استفاده می شود که این امر ممکن است استفاده از بریس را آسانتر کند.
سوالات متداول
آیا بریس اسکولیوز دائمی است؟
خیر، بریس دائمی نیست و پس از پایان دوره رشد استفاده از آن متوقف می شود.
آیا همه بیماران مبتلا به اسکولیوز نیاز به استفاده از بریس دارند؟
خیر، بریس برای همه افراد مناسب نیست و پزشک با توجه به عوامل مختلفی مانند سن، شدت انحراف و سرعت پیشرفت انحراف، تصمیم می گیرد که آیا بریس برای شما مناسب است یا خیر.
آیا میتوانم به جای استفاده از بریس، از فیزیوتراپی استفاده کنم؟
برای انحناهایی که نیاز به بریس دارند، فیزیوتراپی به تنهایی در پیشگیری از پیشرفت انحنا اثربخشی ثابتشدهای ندارد. با این حال فیزیوتراپی میتواند در کنار استفاده از بریس کمککننده باشد و باعث راحتی بیشتر بیمار هنگام استفاده از بریس شود.
آیا بریس میتواند جایگزین جراحی شود؟
در موارد خفیف و متوسط، بله؛ اما در موارد شدید نیاز به بررسی بیشتر دارد که جراحی حتما لازم است یا خیر.
ساخت انواع بریس اسکولیوز در مشهد
بریسهای اسکولیوز یکی از روشهای مؤثر و غیرجراحی برای کنترل و مدیریت انحراف ستون فقرات هستند که در مرکز ارتوپدی فنی پیکره بریسهای تخصصی با دقت بالا و بر اساس نیازهای فردی بیماران توسط کارشناسان ارتز و پروتز ساخته میشوند. این بریسها میتوانند از پیشرفت انحنا جلوگیری کرده و حتی در مواردی باعث کاهش آن شوند. استفاده از بریس مناسب و پیروی از توصیههای کارشناسان باعث افزایش اثر بریس بر بهبود و کنترل اسکولیوز دارد.
مرکز ارتوپدی فنی پیکره با بهرهگیری از تیمی متخصص و فناوریهای روز، خدمات حرفهای و دقیق در طراحی و ساخت انواع بریسها ارائه میدهد. اگر شما یا فردی از نزدیکانتان به بریس اسکولیوز نیاز دارید، میتوانید با مراجعه به مرکز پیکره در مشهد و مشاوره با کارشناسان خبره آن، بهترین راهکار درمانی را دریافت کنید و در مسیر بهبود قرار بگیرید.
آدرس کلینیک پیکره